استفاده از آلوگرافت در جراحی دست: بازسازی تاندون بدون نیاز به برداشت از بیمار

- نویسنده: Adel Marzban
- آکادمی
- 4 (3)
امروزه استفاده از گرافت تاندون ها یک روش استاندارد برای درمان نقصهای تاندون است، اما برا اساس مطالعات انجام شده آلوگرفت ها هنوز بهطور گستردهای در بازسازی تاندونهای اندام فوقانی مورد استفاده قرار نگرفتهاند.
مقاله پیش رو چکیده ای از یک مقاله مروری در رابطه با استفاده از آلوگرافت تاندون در جراحی های دست است. در سال 2023 یک مقاله مروری جامع برای بررسی کاربرد موجود محصولات آلوگرفت در جراحی دست برای بازسازی عنوان ” allograft use in hand surgery – ‘off the shelf tendon reconstruction : a scoping review” انجام شد و با استفاده از دو مرورگر مستقل پایگاه دادههای Medline و Tscopus مطالعات مرتبط با بازسازی تاندونهای اندام فوقانی با استفاده از Tendon Allografts را تا ژوئن ۲۰۲۲ جستجو کردند. البته برخی تصاویر قرارگرفته در متن زیر برگرفته از مقاله نیست.
مطالعات واجد شرایط شامل کارآزماییهای بالینی تصادفی کنترلشده، مطالعات کوهورت، مورد-کنترل، مقطعی یا گزارشها و مجموعههای موردی بودند که به زبان انگلیسی انجام شده و بیمارانی را شامل میشدند که بازسازی تاندون با allograft در اندام فوقانی را تجربه کرده بودند.
نویسنده های این مقاله با جستجوی پایگاه داده ۶ مقاله واجد شرایط را با مجموع تعداد ۱۱۶ بیمار و ۱۴۸ آلوگرفت استفادهشده را برای بازسازی استخراج نمودند. از میان مطالعاتی که به نتایج عملکردی پرداختند، ۷۲.۹٪ از بیماران نتایج “خوب” یا “متوسط” داشتند، در حالی که ۲۵.۸٪ بهعنوان “ضعیف” طبقهبندی شدند. همه بیمارانی که از نظر پیامدهای ذهنی مورد ارزیابی قرار گرفتند، از نتایج عمل خود حداقل تا حدی/ نسبتاً از نتیجه عمل خود راضی بودند.
این مقاله مروری نشان داده است که استفاده از آلوگرافت های تاندون در اندام فوقانی میتواند بهعنوان یک روش امیدوارکننده برای بازسازی تاندون، بهویژه در موارد تروماهای شدید پتانسیل بالایی داشته باشند. با این حال، تحقیقات بیشتری برای ارزیابی کامل اثربخشی، نتایج بلندمدت، عوارض، پروتکلهای توانبخشی پس از عمل، و اثربخشی مقایسهای در برابر بازسازی تاندون با استفاده از اتوگرفت (autograft) مورد نیاز است.

مقدمه مقاله استفاده از آلوگرافت تاندون در جراحی دست
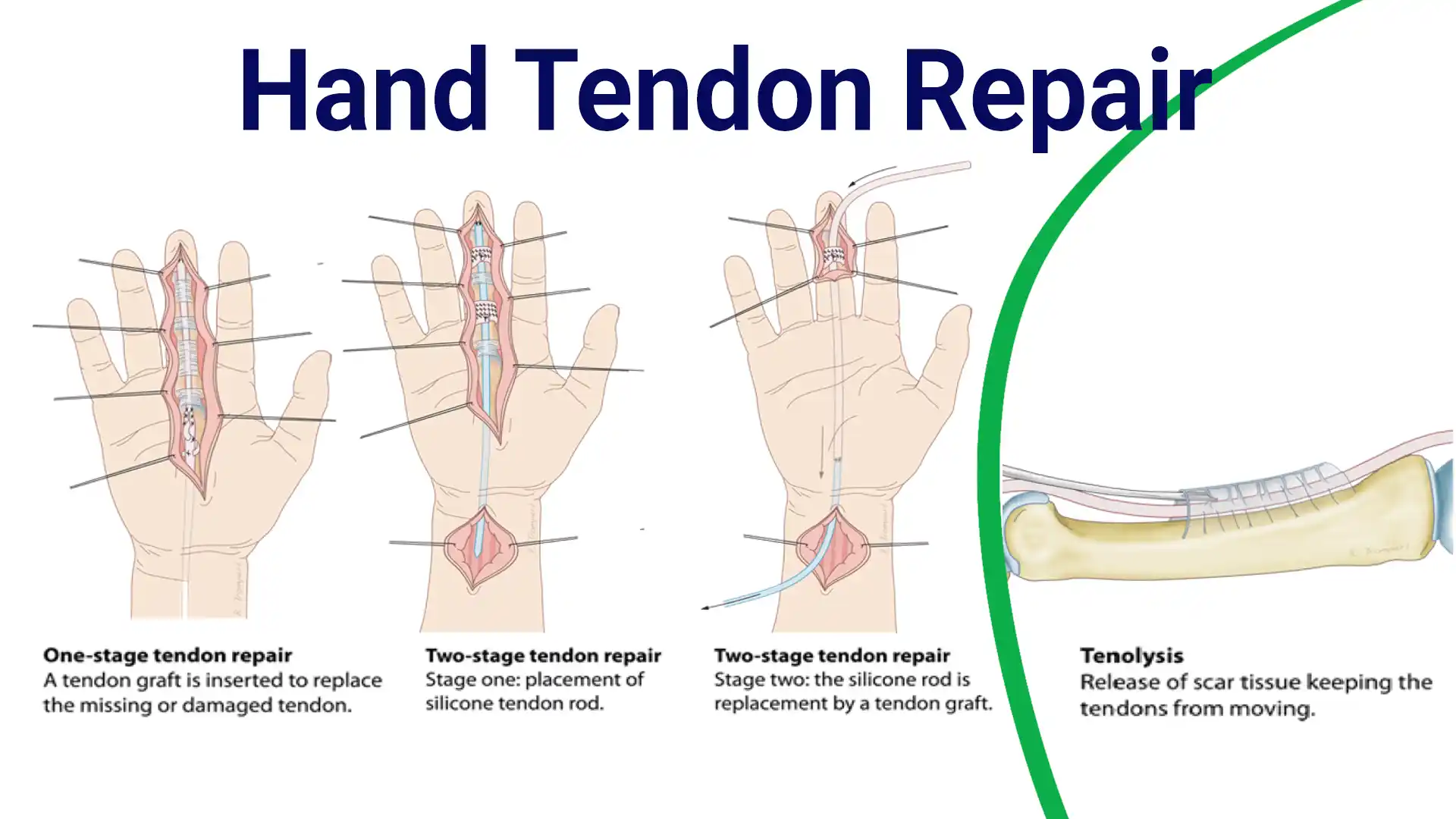
نقصهای تاندونی در تاندونهای خمکننده یا بازکننده اندام فوقانی پس از تروماهای شدید چالشی بزرگ محسوب میشوند. روش فعلی برای درمان نقصهای تاندونی، پیوند تاندونهایی است که از نظر عملکردی اهمیت کمتری دارند، مانند پالماریس لانگوس یا اکستنسورهای انگشتان پا. رویکرد درمانی را میتوان به دو دسته بازسازی غلاف تاندون در یک مرحله یا بازسازی تاندون در دو مرحله تقسیم کرد. بازسازی دو مرحلهای تاندون امکان توانبخشی و افزایش انعطافپذیری مفصل را فراهم میکند. علاوه بر این، بازسازی تاندون خمکننده در یک مرحله با استفاده از تاندونهای پالماریس لانگوس، پلانتاریس، اکستنسور دیجیتوروم لانگوس انگشتان پا و فلکسور دیجیتوروم سوپرفیشیالیس انجام میشود. با این حال، چسبندگیها محدوده حرکتی فعال را محدود کرده و نرخ تنولیز در بین ۳۰٪ تا ۴۷٪ بیماران است.
علاوه بر این، نقصهای متعدد تاندون ممکن است به تعداد بیشتری تاندون دهنده نیاز داشته باشد که بدن بیمار قادر به تامین آن نیست، یا اینکه عدم تمایل بیماران به پیوند تاندون چالشهای بالینی ایجاد میکند که تکنیک استاندارد پیوند تاندون را غیرممکن میسازد. استفاده از آلواگرافت تاندون برای بازسازی تاندون نخستین بار توسط پیکاک و مدن در سال ۱۹۶۷ گزارش شد. از نظر تئوری، تاندونها ایمونوژنیسیتی کمتری دارند که خطر رد پیوند را کاهش میدهد. اگرچه استفاده از آلواگرافت در بازسازی لیگامانهای صلیبی محبوبیت یافته است، استفاده از آلواگرافتها در بازسازی تاندون اندام فوقانی هنوز به همان اندازه محبوبیت نیافته است. یک مرور گسترده برای بررسی استفاده فعلی از آلواگرافتها در اندام فوقانی برای بازسازی تاندون انجام شد. هدف این مرور گسترده، جستجوی سیستماتیک در ادبیات علمی برای پاسخ به سوالات کلی مرتبط با این بررسی و ارزیابی نیاز به تحقیقات بیشتر بود، تا شکافهای موجود در دانش شناسایی شوند و تحقیقات آینده درباره عوارض مرتبط با آلواگرافتهای تاندون، نرخ رد پیوند و نتایج عملکردی را هدایت کنند.
آلوگرافت تاندون دست
روشهای مرور جامع استفاده از آلوگرفت تاندون در جراحی دست
این مقاله مروری (scoping review) مطابق با دستورالعملهای پیشنهادی Arksey و O’Malley انجام شد. علاوه بر این، چکلیست PRISMA برای بررسیهای حوزهای (PRISMA-ScR) به دقت رعایت شد. در جمع آوری اطلاعات برای این پروژه دو بازبین مستقل سه پایگاه داده الکترونیکی را از ابتدا تا ژوئن ۲۰۲۲ جستجو کردند MEDLINE، PubMed و SCOPUS مقالات مرتبط بهطور سیستماتیک بر اساس عنوان، چکیده و بررسی کامل مقاله انتخاب شدند. برای مطالعات واجد شرایط، تمام اطلاعات مرتبط لحاظ شد. کیفیت مقالات شامل شده در این بررسی ارزیابی نشد که با روششناسی بررسیهای حوزهای سازگار است. هدف این بررسی حوزهای پوشش دادن ادبیات موجود بود، نه ارزیابی کیفیت شواهد.
در مجموع ۱۱۶ بیمار و ۱۴۸ tendon allografts در این مطالعات گنجانده شدند. این مطالعات عمدتاً بر موارد تروماهای شدید، غیبت مادرزادی تاندون، یا شکستهای جراحی قبلی متمرکز بودند. در این مطالعه نتایج عملکردی، رضایت بیماران، عوارض، و دورههای پیگیری مورد تحلیل قرار گرفت.
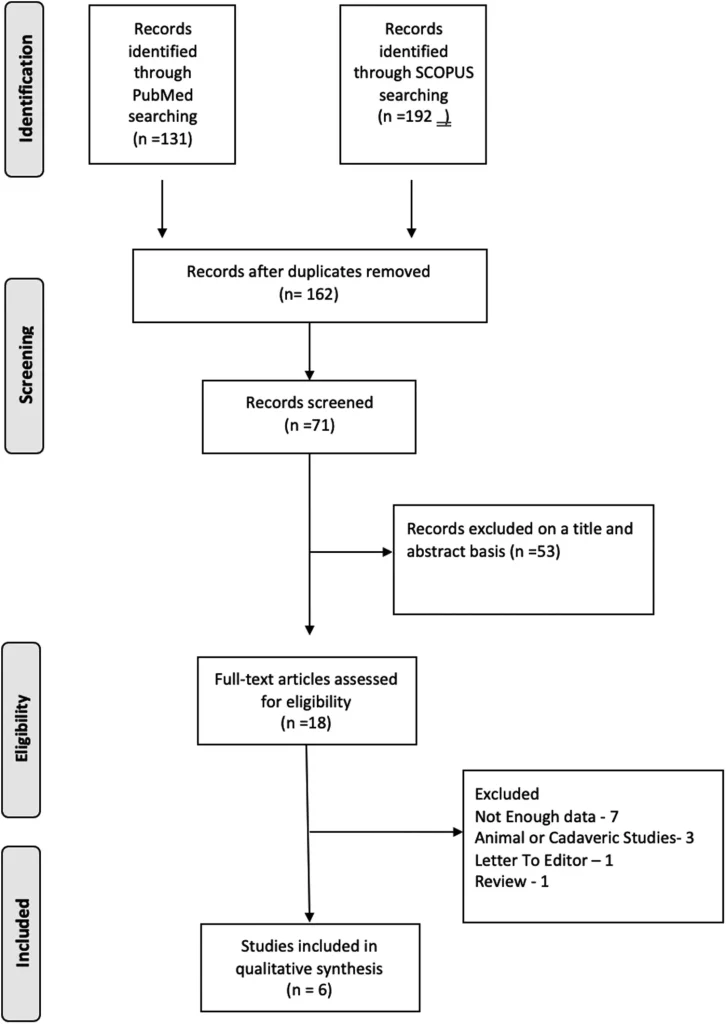
این نمودار PRISMA فرآیند انتخاب مطالعات مرتبط با استفاده از آلوگرافت تاندون در جراحی دست را نشان میدهد. این فرآیند شامل شناسایی، غربالگری، واجد شرایط بودن و گنجاندن مطالعات است.
نتایج مقاله استفاده از آلوگرافت در جراحی دست
جستجوی اولیه پایگاه داده 323 رکورد را شناسایی کرد که پس از حذف رکوردهای تکراری به 162 رکورد کاهش یافت. این رکوردها بر اساس عنوان و چکیده غربالگری شدند که منجر به شناسایی 18 مقاله واجد شرایط گردید. در نهایت، 6 مقاله واجد شرایط برای گنجاندن در مرور گسترده شناسایی شدند. از میان 6 مقاله شامل شده، 5 مقاله گزارش مورد یا سری گزارش بودند، در حالی که 1 مقاله یک مطالعه همگروهی گذشتهنگر بود. تمام مطالعات استفاده از آلواگرافت تاندون را به عنوان روشی برای بازسازی تاندون بررسی کردند. از میان 6 مقاله، 3 مقاله به طور خاص بازسازی تاندون در بیماران با علت تروماتیک را بررسی کردند، 2 مقاله بیماران با علل مختلط (تروماتیک، التهابی [تنوسینوویتیس]، نقص مادرزادی، شکست جراحی قبلی [معمولاً اتوگرافت اولیه]) را بررسی کردند، در حالی که 1 مقاله علت را مشخص نکرده بود.
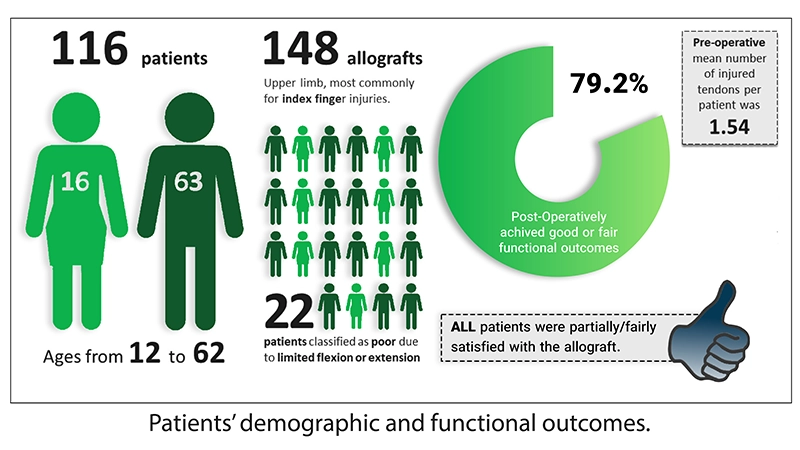
تعداد کل بیماران در تمام مطالعات شامل 116 بیمار بود که در مجموع 148 آلواگرافت تاندون برای بازسازی در اندام فوقانی استفاده شد. این تعداد بیشتر به تفکیک استفاده از آنها تقسیم شد، به طوری که 120 مورد برای بازسازی تاندون فلکسور و 24 مورد برای بازسازی تاندون اکستنسور استفاده شدند. آلواگرافتها بیشتر برای ترمیم آسیبهای انگشت اشاره (26 بیمار) و کمتر برای انگشت کوچک دست (10 بیمار) استفاده شدند. در مورد مشخصات دموگرافیک، مطالعه ایزلین (1976) به دلیل عدم وجود جزئیات خاص بیماران حذف شد. در سایر مطالعات، سن بیماران از 12 تا 62 سال متغیر بود که شامل 63 مرد و 16 زن بودند .
قبل از عمل، تعداد تاندونهای آسیبدیده در هر بیمار از 1 (56 بیمار) تا 9 (1 بیمار) متغیر بود و میانگین تعداد تاندونهای آسیبدیده در هر بیمار 1.54 بود. در 4 مطالعه، گروههای بیماران عمدتاً شامل بیمارانی بودند که یا اتوگرافت اولیه آنها شکست خورده بود یا آسیبهایی داشتند که برای انجام اتوگرافت اولیه مناسب نبودند، مانند آسیبهای شدید استخوانی یا بافت نرم. مطالعه شیه (2012) بیماران را بر اساس نیاز به تاندونهای بیشتر از آنچه که برای اتوگرافت در دسترس بود، یا ترجیح بیمار برای آلواگرافت به جای اتوگرافت، انتخاب کرده بود. ایزلین (1976) یک گروه خاص بیمار را تعریف نکرده بود.
نتایج دموگرافیک و عملکردی بیماران در استفاده از آلوگرافت تاندون در ضایعات ترمیمی تاندون
روشهای مختلفی برای تحلیل وضعیت قبل از عمل استفاده شده است، به عبارت دیگر سیستمهای امتیازدهی (Boyes، Hunter وSalisbury، Modified Hand Injury Severity Score ) و یا عملکرد (مجموع حرکت فعال، مجموع حرکت غیرفعال، فاصله کف دست تا نوک انگشت). از میان مطالعاتی که از سیستمهای امتیازدهی استفاده کردند، فقط 6.67% (7/105) از آلواگرافتها بر روی آسیبهای تاندون که به عنوان «خفیف» یا «خوب» طبقهبندی شده بودند پیوند زده شدند.
میانگین درجه Boyes در مطالعه ایزلین حدوداً 3 بود که به معنای آسیب مفصل و کاهش دامنه حرکت است. 24.3% (9/37) از بیماران درجه V داشتند که به معنای آسیب چندسیستمی، معمولاً ترکیبی از زخمهای شدید، آسیب مفاصل و اعصاب است. میانگین درجه Hunter و Salisbury در مطالعه لیو تقریباً V بود که معادل اسکار شدید بافت نرم یا تغییرات مفصلی است. در نهایت، میانگین نمره MHISS در مطالعه وانگ تقریباً 148.9 بود که معادل ناتوانی شدید در عملکرد دست است، به ویژه وقتی با نمره پایه جمعیت عمومی که 10.1 (انحراف معیار 14.68) بود مقایسه شود.
عوارض به رویدادهای منفی یا غیرمنتظرهای اطلاق میشود که از یک مداخله ناشی میشود. از میان 148 گرافت مطالعهشده، 19.5% (29/148) عوارض پس از عمل را تجربه کردند. عوارض شامل عفونت و نکروز در 2 بیمار، شکاف زخم در 1 بیمار و چسبندگی در 9 بیمار بود. علاوه بر این، 17 گرافت به عنوان گرافتهای شکست خورده دستهبندی شدند که عمدتاً به دلیل محدودیتهای قابل توجه در خم شدن (<60°) بود، که 94.1% (16/17) به دلیل محدودیت شدید در خم شدن (<60°) یا 5.9% (1/17) به دلیل محدودیت شدید در کشش بودند.
پس از عمل، نتایج آلواگرافتها یا به صورت عینی (ارزیابیهای کمی عملکرد)، یا به صورت ذهنی (مقیاسهای رضایت بیماران) یا ترکیبی از هر دو ارزیابی شدند (Ascencio et al & Wang et al). نتایج عملکردی ارزیابی شده شامل ترکیبهای مختلفی از حرکت فعال کل، حرکت غیرفعال کل، فاصله کف دست تا نوک انگشت، نمره DASH، قدرت دست و قدرت فشردهسازی انگشت شصت و اشاره بودند. از میان مطالعاتی که فقط نتایج عملکردی را بررسی کردند، 72.9% (62/85) از بیماران نتایج «خوب» یا «قابل قبول» بدست آوردند. از میان 25.8% باقیمانده، 22/85 به عنوان «ضعیف» طبقهبندی شدند، در حالی که آخرین بیمار به دلیل پیگیری ناکافی مشخص نشد. از میان 22 مورد با نتایج ضعیف، نتایج ذهنی ارزیابیشده شامل رضایت بیمار، میزان ناراحتی در دست (درد، سفتی و غیره)، توانایی بازگشت به کار، عملکرد دست و تمایل به انجام مجدد روش جراحی بود. از تمام مطالعاتی که نتایج ذهنی را ارزیابی کردند، 100% (58/58) از بیماران حداقل به طور جزئی/قابل قبول از آلواگرافت راضی بودند.
تاریخچه و تکامل استفاده از آلوگرافت در جراحی دست
استفاده از tendon allografts به سال 1967 بازمیگردد، زمانی که Peacock و Madden آنها را برای بازسازیهای پیچیده تاندون معرفی کردند. پیکاک و مدن مطالعهای انجام دادند که نشان داد آلوگرافتهای تاندون میتوانند عملکرد را در بیمارانی که تقریباً هیچ شانسی برای بهبودی نداشتند، بازگردانند. در این مطالعه، حدود ۷۰٪ از بیماران به نتایج رضایتبخش دست یافتند.
در آن زمان، روش بازسازی دو مرحلهای با استفاده از میله سیلیکونی جایگزین آلوگرافتها شد. در این روش ابتدا یک میله سیلیکونی به صورت موقت جایگذاری میشود و سپس در مرحله دوم با یک گرافت تاندون از بدن خود بیمار (اتوگرافت) جایگزین میگردد.
نگرانیهای اولیه در مورد انتقال بیماریهای عفونی و immunogenicity مانع از پذیرش گسترده محصولات آلوگرافت در این حوزه می شد. با این حال، پیشرفت در روشهایsterilization مانند تابش گاما و غربالگری دقیق اهداکنندگان این ریسکها را کاهش داده و امکان استفاده ایمنتر از آنها را در پزشکی مدرن فراهم کرده است.
پروتکلهای برداشت، نگهداری و ذخیرهسازی تاندون آلوگرافت
همانند اکثر روشهای نوین، هنوز یک پروتکل استاندارد برای آمادهسازی آلوگرافتهای اهداکننده جهت پیوند تعریف نشده است. هر مطالعه بررسیشده، روش خاص خود را برای برداشت، نگهداری و ذخیرهسازی داشت. بیشتر مطالعات از ساختاری کلی پیروی میکردند که شامل برداشت استریل، پاکسازی و استریلسازی قبل از ذخیرهسازی، و یک مرحله پردازش دیگر قبل از استفاده در جراحی بود. این مراحل با اضافه یا حذف برخی مراحل و استفاده از روشها و محیطهای مختلف متفاوت بودند.
برداشت استریل در تمام مطالعات مشابه بود. روشهای پاکسازی و استریلسازی بیشترین تفاوت را داشتند، اگرچه اکثر مطالعات حداقل یکی از این دو مرحله را انجام داده بودند. پاکسازی از طریق غوطهور کردن در محیط مایع انجام میشد که در مطالعات مختلف متفاوت بود – از محلول نمکی معمولی با یا بدون افزودن آنتیبیوتیک، Cialit (ماده شیمیایی باکتریکش حاوی جیوه)، DMSO− استفاده میشد، در حالی که استریلسازی معمولاً از طریق تابش گاما انجام میگرفت.
ذخیرهسازی نیز از نظر محیط (محیط استریل با یا بدون آنتیبیوتیک، کیسه پلاستیکی استریل، نیتروژن مایع) و دما (دمای اتاق، یخچالی (۴ درجه سانتیگراد)، منجمد (۲۰− درجه سانتیگراد)، یا بسیار منجمد (۸۰− درجه سانتیگراد)) متفاوت بود. در نهایت، پیشپردازش قبل از جراحی از عدم انجام هیچ فرآیندی تا شستوشو در محلول نمکی یا محلول نمکی آغشته به آنتیبیوتیک متفاوت بود.
شایان ذکر است که هر دو مطالعهای که در قرن ۲۱ انجام شدهاند، از تابش برای استریلسازی نمونهها، غربالگری عفونتها و استفاده از بانکهای تجاری پیوند بافت برای پردازش و ذخیرهسازی بهره بردهاند.
بررسی عوارض استفاده از تاندون های آلوگرافتی جراحی دست
در میان تمام ۶ مطالعه بررسیشده، مجموعاً ۲ مورد عفونت یا نکروز و یک مورد باز شدن زخم ثبت شده است.
هیچ موردی از عفونت عمقی، انتقال بیماریهای عفونی یا رد ایمنی مشاهده نشد، با وجود نبود پروتکل استریلیزاسیون استاندارد، غربالگری برای بیماریهای عفونی و/یا رژیمهای سرکوب ایمنی. این موضوع قابل توجه است، زیرا نگرانیهای مربوط به انتقال بیماریهای عفونی و رد بافت در آلوگرافتهای تاندون باعث شد روش بازسازی دو مرحلهای با استفاده از میله سیلیکونی محبوبیت پیدا کند. اگرچه نبود عفونت عمقی و انتقال بیماریهای عفونی غیرمنتظره است، خطر انتقال عوامل بیماریزا در صورت عدم رعایت پروتکلهای مناسب قابل توجه است. با این حال، با پیشرفت علم از زمان شروع استفاده از آلوگرافتهای تاندون در دهه ۱۹۶۰، روشهای مدرن غربالگری بیماریهای عفونی به همراه استفاده از پروتکل تابش گاما برای استریل کردن آلوگرافتها به طور مؤثری خطر انتقال بیماری را از بین برده است.
علاوه بر این، چندین مطالعه تجربی نشان دادهاند که تاندونها فاقد سلول هستند، که میتواند دلیل عدم وجود رد ایمنی در موارد گزارششده باشد. به طور خاص، مطالعه وانگ و همکاران، نشانگرهای ایمنی را قبل و بعد از پیوند اندازهگیری کردند و گزارش دادند که این نشانگرها در طول پیگیری در وضعیت خنثی باقی ماندهاند، با وجود اینکه بیماران افراد دارای سیستم ایمنی سالم بودند و داروهای سرکوب ایمنی مصرف نمیکردند. این نتایج مشابه با مطالعات دیگر در زمینههایی است که آلوگرافتهای تاندون به طور معمول استفاده میشوند، مانند بازسازی رباط صلیبی قدامی (ACL) در اندامهای تحتانی.
محدودیتهای مطالعه
همانند اکثر مطالعات مرتبط با آلوگرافتهای تاندون در اندام فوقانی، اندازه کوچک نمونه شامل ۱۴۸ آلوگرافت تاندون در این مرور، یک محدودیت مهم است که قابلیت تعمیم نتایج را کاهش میدهد. علاوه بر این، نبود تحلیل کیفیت مطالعات مورد بررسی، توانایی تعمیم نتایج این مرور یا ارائه توصیههای خاص را محدود میکند. نهایتاً، از آنجا که اکثر مطالعات شامل گزارشهای موردی یا سری موارد بودند، نبود کنترل بر عوامل مداخلهگر و ماهیت این نوع مطالعات میتواند خطر بروز سوگیری ذاتی را افزایش دهد.
نتیجهگیری
در نتیجه، این مرور نشان داده است که استفاده از آلوگرافتهای تاندون در اندام فوقانی میتواند به عنوان رویکردی امیدبخش برای بازسازی تاندون، به ویژه در موارد آسیبهای شدید یا جراحیهای نجاتدهنده، در نظر گرفته شود. با این حال، کمبود ادبیات علمی در این زمینه در طول پنجاه سال گذشته پیشرفت در استفاده از این پیوندها را در عصر مدرن متوقف کرده است. نتایج مطالعات، نتایج امیدوارکنندهای تولید کردهاند و ما توصیه میکنیم که تحقیقات بیشتری در مورد آلوگرافتهای تاندون در اندام فوقانی انجام شود، و همچنین پروتکلهایی برای برداشت، آمادهسازی و نگهداری این پیوندها توسعه یابد.
سوالات پر تکرار در مورد جراحی تاندون دست با استفاده از آلوگرفت تاندون
Tendon Allografts چیست؟
Tendon allografts تاندونهای فرد اهدا کننده ای است که فوت شده و با دقت فرآوری و استریل میشوند تا ایمنی و اثربخشی آنها تضمین شود. این گرفت ها یک راهحل آماده برای بازسازی تاندون فراهم میکنند و نیاز به اتوگرفت ها کهautografts که مستلزم برداشت از خود بیمار هستند را از بین میبرند.
انواع Tendon Allografts
1. Flexor Tendons: عمدتاً برای بازسازی دست و انگشت استفاده میشوند.
2. Extensor Tendons: کمتر استفاده میشوند، اما برای برخی آسیبهای خاص اندام فوقانی حیاتی هستند.
3. Composite Grafts: برای موارد پیچیده که شامل آسیبهای متعدد تاندون و بافت است.
چرا Tendon Allografts را به Autografts ترجیح دهیم؟
Tendon allografts مزایای قابلتوجهی ارائه میدهند:
• بدون عوارض محل دهنده (No Donor Site Morbidity) از عوارض مرتبط با برداشتautografts جلوگیری میکند.
• دسترسی گستردهتر (Expanded Availability) گزینههایی برای بیمارانی که تاندونهای دهنده کافی ندارند فراهم میکند.
• زمان عمل کوتاهتر (Shorter Operative Times) بهویژه در موارد پیچیده، مدت زمان جراحی را کاهش میدهد.
• مناسب برای موارد پیچیده (Viability for Complex Cases) برای آسیبهای شدید، failed autografts یا نقصهای متعدد تاندون ایدهآل است.
نتایج: Tendon Allografts تحقیقات چه میگویند؟
این مطالعه مروری جامع مطالعه ای شامل ۱۱۶ بیمار و ۱۴۸،tendon allografts را تجزیه و تحلیل کرد و یافتههای کلیدی آن عبارتاند از:
نتایج عملکردی (Functional Outcomes):
• ۷۲.۹٪ از بیماران به نتایج “خوب” یا “متوسط” دست یافتند، که نشاندهنده بازسازی قابلتوجه حرکت و قدرت است.
• معیارهای استفادهشده شامل حرکت فعال کل (Total Active Motion – TAM)، قدرت دستگیری (Grip Strength)، و ارزیابی دامنه حرکتی است.
رضایت بیماران (Patient Satisfaction):
• ۱۰۰٪ بیماران حداقل رضایت جزئی را ابراز کردند.
• عواملی که به رضایت کمک کردند شامل بهبود عملکرد دست، کاهش درد، و توانایی بازگشت به فعالیتهای روزانه بود.
عوارض (Complications):
• نرخ عوارض ۱۹.۵٪ گزارش شد که عمدتاً شامل چسبندگیها و محدودیت حرکت بود.
• پیشرفتهای استریلیزاسیون و تکنیکهای جراحی خطر عفونت را به حداقل رسانده است.
پیشرفتهای مدرن: چگونهAllografts فرآوری میشوند؟
فرآوری و نگهداری tendon allografts شامل پروتکلهای سختگیرانهای است:
• استریلیزاسیون (Sterilization): استفاده از تابش گاما یا استریلیزاسیون شیمیایی برای حذف عوامل بیماریزا.
• نگهداری (Preservation) : انجماد عمیق (80-°C) یا cryopreservation برای حفظ قابلیت طولانیمدت.
• غربالگری (Screening): آزمایشهای جامع اهداکنندگان برای حذف بیماریهای عفونی.
این پیشرفتهاtendon allografts را ایمنتر و قابلاعتمادتر از همیشه ساختهاند.
نکات کلیدی برای جراحان ارتوپدی
• Tendon allografts جایگزینی مناسب برای بازسازیهای پیچیده تاندون ارائه میدهند، بهویژه در مواردی که autografts امکانپذیر نیستند.
• پیشرفت در استریلیزاسیون و نگهداری ایمنی و اثربخشی آنها را بهطور قابلتوجهی بهبود بخشیده است.
• با اینکه امیدوارکننده هستند، پذیرش گسترده allografts نیازمند تحقیقات گستردهتر و پروتکلهای استاندارد است.
منبع:
Allograft Use in Hand Surgery – ‘Off the Shelf’ Tendon Reconstruction: A Scoping Review, 2023, Ahmed Hagiga, Daphne Le Min Chiew, Mohamed A. Radhi, Rikki Mistry, Baljit Dheansa, https://doi.org/10.1177/22925503231190924
این مطلب چقدر مفید بود؟
برای امتیاز دادن، روی یک ستاره کلیک کنید!
میانگین امتیاز 4 / 5. تعداد امتیازها 3
شما اولین نفر باشید که امتیاز می دهید!
مطالب مرتبط



مشاوره رایگان
به مشاوره نیاز دارید؟
کادر حرفه ای و تخصصی شرکت فرآورده بافت ایرانیان آماده راهنمایی شما عزیزان می باشند